 关注我们
关注我们


“当我听到会诊结果是建议终止妊娠后,我万念俱灰,是那边的主任建议我来省医看看,我就抱着试一试的态度过来。虽然这边也是建议我终止,但是在我的一再坚持下,各位主任、医生、护士都尽力的帮助我,特别是朱医师一直尽心尽力的跟进我的情况和鼓励我,终于在全体医护人员的努力下,我的宝宝诞生了,我也成功的活了下来。谢谢大家,是你们给了我们新的人生!!!”

这张没有署名的感谢信来自一位先天性心脏病的产妇,她就要从产科病房出院,虽然她的孩子还在新生儿病房不能跟她一起回家,但最终她实现了当母亲的愿望,小夫妻俩迎来了新的生命,最重要的是,产妇平安健康地出院了。
2个多月前,这位孕妇住进了产科病房,她患有罕见的紫绀型先天性心脏病——肺动脉闭锁伴室间隔缺损(约占活产儿的4.2-10/10000),病死率高,手术是唯一有效的治疗方法,然而这位孕妇并没有进行手术治疗,现在她已经25岁,并且已经妊娠19周,血氧饱和度只有85-88%,腹部已经明显隆起的孕妇看起来很消瘦,体重只有44kg,外院明确告知其不适宜继续妊娠,建议剖宫取胎,但是显然这不是孕妇和家属想要的结局,所以她怀抱一线希望到了永乐高ylg官网就诊。
入院后,由产科主任韩凤珍主任领导的医护团队根据“产科妊娠合并心脏病”的诊疗流程,迅速完善了孕妇心脏及胎儿的相关检查,并且组织了由产科韩凤珍主任、心内科陈富荣主任、小儿心外科岑坚正主任、成人心脏超声科费洪文主任参与的多学科专家会诊,结果孕妇不但明确是肺动脉闭锁伴室间隔缺损,还是这类心脏病最严重的情况——孕妇固有肺动脉基本没有发育,肺部血流基本靠降主动脉来源的侧枝供应,也许在幼年的时候进行手术,肺动脉的发育有望改善,但现在她已经错过了手术时机,即便进行姑息手术,孕妇的情况极有可能比现在更差。
孕期心脏手术的路已经走不通了,而在这样的心脏情况下,如果孕妇继续妊娠,母胎的风险都会明显增加,如随着妊娠期外周血管阻力的下降会导致右向左分流增加,使得紫绀加重;低氧血症继发红细胞增多,孕妇血栓风险增加;胎儿丢失及胎儿生长受限的风险增加,活产率<20%。因此我们也同样给出了终止妊娠的建议,但是可以尝试阴道排胎,以减少对孕妇的损伤。
显然,这个结论与孕妇的期许相去甚远,在多次谈话、沟通后,确保孕妇和家属充分理解了孕妇可能面临的风险和结局后,家属动摇了,相对尚未出世的胎儿,他更在乎妻子的安全,但是孕妇非常坚持要继续怀孕。
孕妇出院后,产科医生对她进行了一对一的严密追访,跟踪其病情变化,确保她每次的检查及复诊都如期完成。孕妇在随访中也非常配合,比起其他的孕妇更频繁的产检、抽血、超声及心内科门诊就诊,她都毫无二话,即便在新型冠状病毒肺炎疫情期间,医院加强管理,每次进医院都需要72小时的核酸检测,她都没有因此拖延或遗漏检查和复诊。
到了孕28周了,孕妇出现了宫缩、宫颈缩短,再次入院。现孕周胎儿具备了存活能力,考虑到继续妊娠对母儿的风险,再次由产科组织了心内科、新生儿科、麻醉科、心内重症监护科多学科专家会诊。讨论结论是建议在腰硬联合麻醉(蛛网膜下腔阻滞麻醉和硬膜外阻滞麻醉)下行剖宫产终止妊娠,术后产妇转心内重症监护科,新生儿转儿科。
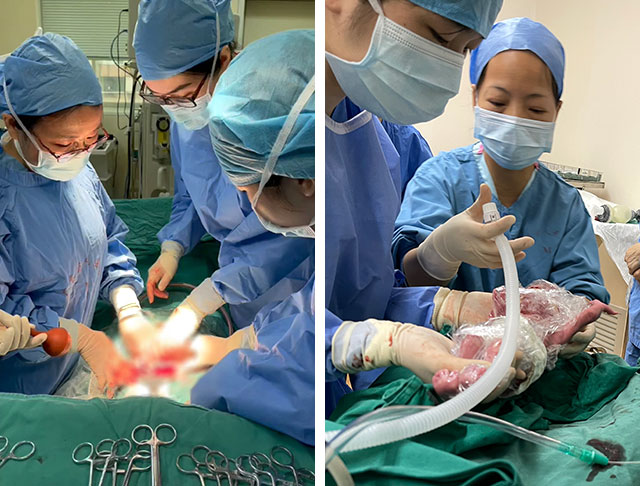
这一次,孕妇和家属欣然同意了。手术当天,产科江燕萍主任、麻醉科王越洪主任分别作为手术主刀、主麻,儿科刘玉梅主任主持新生儿抢救,留置好动静脉通路,备好肾上腺素、新生儿保温箱。准备就绪后手术开始了,很快胎儿娩出了,只有2斤重的小宝宝脱离娘胎就开始哇哇大哭,刘主任做了评估和相应处理后将小宝宝转运到了新生儿科。产妇的手术也顺利地结束了,被送到了心内重症监护病房,术后2天安全转送回产科病房,术后7天顺利出院了。
文:申叶 图:朱晓雯